
Операция на легких представляет собой хирургическое вмешательство, которое направлено на удаление целого легкого или его части, пораженных необратимыми патологическими изменениями.
Необходимость в такой операции всегда вызывает страх у заболевшего человека и его родственников. С одной стороны, такое вмешательство в организм является травматичным и рискованным, а с другой - если назначено такое лечение, то, значит, у пациента имеется серьезная патология, которая без соответствующего лечения может привести даже к его гибели.
Хирургическое вмешательство при лечении легочных болезней возможно лишь в том случае, если у больного удовлетворительное общее состояние, так как довольно часто оно сопровождается серьезной травмой и достаточно длительным реабилитационным периодом. Поэтому к таким вмешательствам необходимо подходить со всей ответственностью, уделяя особое внимание как подготовке к операции, так и послеоперационному восстановлению.
Проведение определенного вида операции на легких прежде всего зависит от имеющегося заболевания и степени его распространенности. Если имеется возможность, то хирурги стараются сохранить максимальный объем паренхимы. В настоящее время довольно успешно используются малоинвазивные современные методики, которые позволяют через 1 или 2 небольших разреза удалять фрагменты легких. После таких вмешательств выздоровление больного проходит намного быстрее и легче, восстановительный период сокращается.
Показаниями к проведению хирургического лечения легких являются:

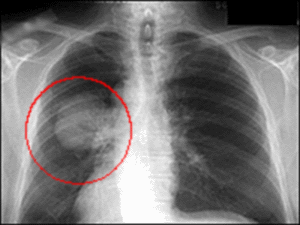
Хирургические вмешательства на легких проводятся чаще всего при онкологическом заболевании легких. Рак легких сегодня занимает верхние позиции среди всех зарегистрированных в России болезней. Это злокачественное образование, которое появляется на эпителии бронхов. В зависимости от того, в каком месте образуется опухоль, данное заболевание подразделяется на следующие виды:

Невозможно защититься от рака легких, поскольку совсем непросто устранить причины этого страшного заболевания. Основными его причинами являются канцерогены, которые присутствуют в сигаретах, радиоактивное излучение, тяжелые металлы, загрязнения атмосферы, а также последствия таких заболеваний, как пневмония и туберкулез.
Диагностика заболевания включает в себя флюорографию, анализы, ультразвуковое исследование и бронхоскопию. В зависимости от стадии заболевания врач назначает лечение. Это могут быть химиотерапия, паллиативное лечение, лучевая терапия и хирургическое вмешательство.
В свою очередь, хирургическое лечение подразделяется на 3 вида: радикальное, паллиативное и условно-радикальное. При условном и условно-радикальном хирургическом лечении легкое удаляется полностью. При паллиативном хирургическом лечении удаляются только определенные болевые точки, применяется такое лечение для продления жизни неизлечимо больным пациентам.
Кроме того, операции на легких подразделяются на лобэктомию и пульмонэктомию, в зависимости от того, удаляется легкое полностью или только его часть. Такое решение принимается врачом после изучения размера опухоли и ее м естоположения.
естоположения.
Также перед операцией пациенту необходимо , по результатам которых врач определит, сможет ли пациент перенести хирургическое вмешательство и не возникнет ли у него впоследствии проблем с дыхательной системой.
Удаление легкого при раке - операция не сложная, но она доставляет заболевшему человеку много неприятностей. После проведенной операции пациент продолжает жить, но уровень его жизнедеятельности заметно снижается.
Сама операция состоит из торакопластики, доступа к месту патологии, формирования культи бронха. Начинается операция со вскрытия грудной клетки больного. Далее хирург фиксирует и защищает сосуды, отделяет корень легкого, прижигает сосуды, прошивает. Легкое, лимфоузлы и жировая клетчатка удаляются, формируется культя бронха.
Полость, из которой легкое удалили, восстанавливается и уменьшается. Затем устанавливается дренажная система и накладываются швы. Пациент остается в реанимационной палате до тех пор, пока действует наркоз. Далее проводится интенсивная терапия в целях поддержания жизнедеятельности больного. Используется искусственный аппарат для вентиляции легких.
В настоящее время в России проводятся операции по новейшим технологиям. Это малоинвазивные хирургические вмешательства, при которых, для того чтобы удалить часть легкого, необходимо сделать всего лишь один небольшой разрез.
 В сделанный разрез вводится видеокамера, с помощью которой хирург следит за каждым своим действием. Далее используются необходимые инструменты. Такая операция проводится на работающем органе, и человек может самостоятельно дышать.
В сделанный разрез вводится видеокамера, с помощью которой хирург следит за каждым своим действием. Далее используются необходимые инструменты. Такая операция проводится на работающем органе, и человек может самостоятельно дышать.
Наркоз и искусственная вентиляция легких не нужны. Новый метод дал возможность вылечиться тем, кому наркоз противопоказан, и значительно сократил длительность послеоперационного периода. Нет надобности помещать пациента в реанимацию, а домой он может уйти уже через 3 дня после оперирования.
Наиболее популярными на сегодняшний день являются такие современные малоинвазивные методики, как применение лазера, электроножа и замораживание.
Перед операцией потребуется пройти такие стандартные процедуры, как общий анализ мочи, крови, биохимическое исследование крови, коагулограмму, КТ, рентгенографию, МРТ, рентгеноскопию, УЗИ органов грудной полости.

Если у пациента имеются какие-либо гнойные процессы, опухоли или туберкулез, то могут быть назначены антибиотики, цитостатики, противотуберкулезные препараты и др.
Перед операцией пациенту необходимо обязательно пройти подготовку, которая заключается в выполнении физических упражнений. Они помогут снизить гнойную интоксикацию, приведут к улучшению функций дыхания и сердечно-сосудистой системы. Кроме того, укрепится физическое здоровье и нервно-психическое состояние пациента.
Также необходимо изучить упражнения, которые нужно будет выполнять после операции. Они помогут быстрее восстановиться.
Выполняются упражнения, способствующие дренированию полостей бронхов (легкие растяжения, наклоны, сгибы) и выведению мокроты (нажатие на определенные точки больного). Во время выполнения упражнений необходимо следить за правильным дыханием. Все упражнения следует выполнять в сидячем или лежачем положении. Рекомендуется правильно выполнять все рекомендации методиста ЛФК.
Не менее важным моментом в подготовке к операции является выполнение дыхательной гимнастики, которая способствует выведению содержимого из легких до хирургического вмешательства и помогает восстановлению дыхательной системы после лечения. Поэтому не стоит ей пренебрегать.
Послеоперационный период имеет большое значение для быстрого и полного выздоровления. В это время проводятся различные анализы и обследования с целью выявления каких-либо осложнений и определения состояния легкого, выполняется дыхательная гимнастика. Осуществляется обработка послеоперационных швов, смена повязок, тампонов, соблюдается режим и ЛФК.
Несколько дней после операции невозможно питаться самостоятельно, поэтому ставят капельницу. Дренажные трубки остаются в разрезе около недели. Если в полости, откуда произошло удаление легкого, собирается жидкость, то проводится пункция. При возникновении боли назначаются болеутоляющие средства.
Послеоперационный период длится около 10-14 дней. Но и после выписки дома необходимо будет продолжать делать упражнения, дыхательную гимнастику и при необходимости принимать болеутоляющие средства. Кроме того, рекомендуются плавание и пешие прогулки. Врач может назначить и физиотерапевтические процедуры. В это время не желательно сильно переутомляться, но простую работу выполнять можно. Нельзя переедать, употреблять в пищу острые и соленые блюда, приправы и пряности, переохлаждаться и контактировать с инфекционными больными. Следует навсегда отказаться от курения. Чтобы полностью восстановиться, необходимо около 2 месяцев.
Последствиями хирургического лечения могут быть: сердечная и дыхательная недостаточность, внутреннее кровотечение, вторичный гнойный процесс, эмпиема плевры и несостоятельность швов. Чтобы избежать таких последствий, могут назначаться антибиотики, обезболивающие препараты. Осуществляется контроль отделяемого из раны.
Основным принципом лечения раковой опухоли на сегодня является удаление тканей злокачественного новообразования легкого, по возможности в большем объеме.
Операция по удалению рака легкого является крайне важной мерой, ведь только подобным способом возможно не только обезвредить опухоль саму по себе, но и предупредить ее негативное воздействие на орган. Также при помощи хирургического вмешательства существует шанс не допустить появление матастазов.
Даже когда обнаружение очага произошло на последней стадии (что иногда случается), хирургическая операция может избавить пациента от сильных болей.
Существует и проблема, которая состоит в том, что в некоторых случаях из-за локализации опухоли и ее анатомических особенностей проведение считается нецелесообразным или просто невозможным.
В онкологии хирургические операции могут быть двух видов:
Радикальные, когда опухоль легкого удаляется полностью. Считается высокоэффективным методом;
Паллиативные (симптоматические). Применяются когда в силу каких-то причин невозможно воспользоваться радикальным удалением раковой опухоли. Излечить пациента с помощью такой операций невозможно, но улучшить самочувствие и облегчить симптомы болезни удается.
Для хирургического лечения рака легкого применяются различные инструменты, от которых зависит качество работы хирурга:
Скальпель традиционный;
Скальпель ультразвуковой;
Нож радиочастотный.
Из многообразия морфологических типов рака некоторые его виды трудно поддаются лечению и приводят к трагическому финалу. Однако хирургическая операция все же многим дает шанс на исцеление, пускай, даже частичное. Результат операции зависит от особенностей новообразований – количества их, размеров, стадии заболевания. А если опухоль без отдаленных метастазов, то надежда на успех возрастает.
Как известно, можно выделить такие, наиболее характерные состояния пациента после хирургической операции:
Нарушение ритма дыхания;
Головокружение;
Учащенное биение сердца;
Появление бронхиального свища.
После операции у пациента начинается период восстановления, могущий занять много времени. Врачи стараются ускорить этот процесс, и начинать его с активного движения. Даже в постели нужно стараться выполнять несложные упражнения – движения руками и ногами для стимулирования кровообращения.
Строго следовать лечебно-физкультурной программе;
Постоянно выполнять дыхательные упражнения;
Строго соблюдать здоровую диету.
Больные, которые перенесли хирургическое лечение рака, чаще всего задаются вопросом: «Сколько живут после операции рака легких?» Однозначного ответа не даст никто, продолжительность жизни после операции индивидуальна для каждого пациента, а данные статистические – 5 лет, вовсе ни о чем не говорят.
Лобэктомия легкого является частью практики лечения пациентов с тяжёлыми и опасными формами туберкулёза. В случаях, когда консервативное лечение, химиотерапия противотуберкулёзными медикаментозными средствами неэффективны, приходится принимать решение о резекции части лёгкого. Этот способ предполагает удаление доли легкого, поражённой туберкулёзным процессом. Иногда проводится удаление симметричных долей в обоих легких, этот вид оперативного вмешательства называется билобэктомия.
Чаще всего операция проводится в плановом порядке. Пациента тщательно обследуют, готовят к операции, дожидаются периода ремиссии заболевания, когда вмешательство будет наиболее безопасным. Срочные операции осуществляются только при обстоятельствах, когда резко возрастает риск летального исхода, вследствие образования напряжённого пневмоторакса или внезапно открывшегося массивного лёгочного кровотечения.
К наиболее опасным и тяжёлым формам туберкулёза, при которых оперативное вмешательство остаётся единственным способом остановить туберкулёзный процесс или удалить образования, сформировавшиеся в ходе необратимых изменений в лёгочной ткани, относятся:
Показаниями к применению радикальных методов лечения являются отсутствие эффективности консервативных мер, преобразование процесса в устойчивую форму с обретением микобактериями толерантности к медикаментам, а также неотложные состояния, несущие угрозу жизни пациента.
Проводится внимательное изучение анамнеза пациента и диагностика с целью достоверно установить состояние сердечно-сосудистой и дыхательной систем. Изучается электрокардиограмма, резервы легких, уточняется газообмен и вентиляционные возможности. Назначаются биохимические исследования крови, общие анализы крови и мочи.

Принятие решения об оперативном вмешательстве предполагает достоверное установление факта, что туберкулёзный процесс в лёгочной доле, которая подлежит оперативному удалению, является ведущим источником токсического поражения организма. Вместе с этим должно быть точно установлено, что только резекция поражённой доли позволит остановить развитие патологических изменений в лёгких и дыхательных путях. Только одновременное наличие этих условий является прямым показанием к оперативному удалению лёгкого или его сегмента.
Обязательно проводится бронхоскопия для оценки состояния верхних дыхательных путей. Медицинская практика показывает, что при значительном сужении бронхов операции, направленные на пневмоторакс, малоэффективны. Также необходимы визуальные методы оценки состояния дыхательной системы с целью установления и уточнения области локализации и характера процесса, с непременным исследованием патологических изменений в противоположном лёгком. К таким методам исследования относятся: томография, рентгенография.
Операция занимает, в зависимости от степени поражения и сложности состояния пациента, от одного до четырёх часов. Лобэктомия может быть осуществлена каким-либо из двух способов:
В обоих случаях операция проводится под общим наркозом, больной интубируется. Пациент укладывается на бок. Если проводится верхняя лобэктомия слева, то больной укладывается на правый бок. Для вскрытия выбирается межреберье выше четвёртого, как правило, разделяющее четвёртое и третье рёбра. При удалении верхней доли правого легкого пациент укладывается на левый бок. Плевра разрезается справа над верхней долей, при этом производится дополнительная анестезия диафрагмального, блуждающего и симпатического нервов.
Операция завершается сшиванием повреждённых сосудов, культя укладывается в полость плевры, после чего вводятся специальные дренажные приспособления и накладываются швы или титановые скобки.

Ещё перед операцией пациента учат упражнениям дыхательной гимнастики, и сразу по выходу из наркоза больной должен начинать несложные движения лёгкими для восстановления дыхательных способностей. Инструктор помогает пациенту выполнять упражнения: наклоны и повороты. При этом содержимое лёгких достигает верхних дыхательных путей, у пациента начинается кашель. Это необходимо для выведения мокроты. Кашель является необходимым, поэтому пациента специально провоцируют вести себя так, чтобы с кашлем выходило содержимое лёгких.
В первые два или три дня постоперационного периода характеризуются тяжёлым состоянием. В этот период пациент должен находиться под постоянным медицинским наблюдением, важно измерять давление. Также назначаются медикаменты для улучшения работы сердца, болеутоляющие средства, могут вводиться отхаркивающие препараты. В полость плевры вводятся антисептические растворы (например, стрептомицин), в случае необходимости производится откачка экссудата.
Если после удаления лёгочной доли у пациента начинает развиваться эмпиема плевры или бронхиальный свищ в плевру, это ведет к ещё одной операции под названием торакопластика. Это вмешательство, при котором удаляются одно или несколько ребёр с целью уменьшения объёмов грудной клетки. Торакопластика может быть проведена по показаниям во время проведения лобэктомии для предупреждения развития осложнений.

Когда пациента выписывают домой, он должен продолжать придерживаться предписаний медиков. После операции на лёгких необходимо ходить как можно дольше, насколько позволяет состояние, дышать свежим воздухом. Нельзя поднимать тяжести, подвергать организм существенным физическим нагрузкам. Также необходимо соблюдать рекомендации врача по уходу за областью операционной раны, уточнить, можно ли мыть прооперированное место. Обязательно нужно соблюдать схему и условия приёма всех назначенных лекарственных средств.
Помимо регулярных плановых осмотров, являющихся обязательными в период реабилитации, необходимо обращаться к врачу, если возникли следующие проблемы:
Поводом для обращения за медицинской помощью также являются любые отклонения от нормы в состоянии пациента. Это могут быть внезапные острые болевые ощущения в грудной клетке, проблемы с мочеиспусканием, примеси крови в моче, отёки конечностей и лица, рвотные позывы, любые боли, даже если болит спина в результате кашля, не проходящие после приёма болеутоляющих препаратов.
Последние исследования показывают, что выживаемость в течение пяти лет составляет от 85 до 95%. Многие, конечно, прожили дольше, пятилетний период является общепринятым для оценки показателей эффективности операции. Амплитуда в 10% объясняется разницей в показателях между пациентами, перенёсшими открытую лобэктомию и пациентами, которым была проведена торакоскопическая операция. То есть, в целом, после удаления сегмента легкого прогноз благоприятный, но видеоассистированная операция менее травматична.
После лобэктомии может быть назначена, если возникли осложнения, и пациент потерял трудоспособность. В таких случаях реабилитационный период более длительный, и продолжаться может до года, но постепенно человек восстанавливается. Состояние больного регулярно пересматривается на ВТЭК, и по результатам обследования пациенту может быть присвоена рабочая группа или полностью снята инвалидность.
Легкие – уникальный парный орган, обеспечивающий весь наш организм жизненно необходимым кислородом и выводящий из него углекислоту. И хотя они часто подвержены различным заболеваниям, их компенсаторные возможности велики, а ткань очень пластична. Это позволяет выполнять различные оперативные вмешательства, вплоть до полного удаления одного легкого.
Легкие имеют уникальное строение. За счет наличия полумиллиарда альвеол (дыхательных пузырьков) орган весом всего в 1 килограмм имеет общую дыхательную поверхность площадью в 100-150 квадратных метров, что можно сравнить с площадью теннисного корта. За сутки эта поверхность пропускает и «кондиционирует» более 10 000 литров воздуха. Длина же дыхательных путей, то есть разветвленного бронхиального дерева составляет около 3 000 километров. Более того, количество крови, проходящей через легкие в сутки, составляет 6-7 тонн!
Легкие, как и сердце, работают «на автомате», этот процесс регулируется сложным нейро-гуморальным механизмом. И хотя сердечную деятельность мы не можем на время остановить усилием воли, как дыхание, но и его остановка кратковременна, потому что включаются автоматические механизмы вдоха, уже независимо от нашей воли.
В альвеолах легких существует так называемый запас воздуха объемом около 200 мл. В экстренных ситуациях он включается в процесс дыхания, а в норме периодически обновляется в виде глубоких вздохов и зеваний.
К сожалению, далеко не все болезни легких можно вылечить с помощью медикаментов и процедур. Многие из них лечатся только хирургическим путем:

Все эти операции выполняются в специализированных отделениях торакальной (грудной) хирургии специалистами высокой квалификации.
Совет: часто самые опасные болезни легких, в том числе и рак, могут начинаться с безобидного, казалось бы, кашля. Его нельзя игнорировать, необходимо обратиться к врачу и пройти обследование.
Все вмешательства на легких можно разделить на 2 группы по объему: пульмонэктомия или пневмонэктомия (полное удаление легкого) и резекция (удаление части легкого). Полное удаление выполняется в случаях злокачественных опухолей, а также при множественных патологических очагах во всех долях органа.
Резекция легких может быть различного объема:

По технологии все вмешательства бывают 2-х видов: торакотомические или традиционные - с широким вскрытием грудной клетки, и торакоскопические – малоинвазивные, выполняемые с помощью эндовидеотехники.
К хирургическим процедурам также относится торакоцентез – . Он может выполняться иглой, как и , или же путем небольшого надреза с введением дренажной трубки для оттока жидкости (гноя, крови), для введения лекарств.
Наконец, самая сложная операция – пересадка легких, которая сегодня довольно часто выполняется как за рубежом, так и в крупных отечественных клиниках в случаях, когда из строя выходят оба легких.
Благодаря появлению уникальных инновационных хирургических технологий, многие операции на легких выполняются сегодня малоинвазивным методом через несколько небольших надрезов на коже длиной не более 3 см. Технология подобна через небольшие надрезы с видеокамерой. В принципе, технология торакоскопических операций такая же, как и при лапароскопических вмешательств на органах брюшной полости ( , кишечника, и другие).
Такие операции гораздо менее травматичны, непродолжительны по времени, не требуют длительной госпитализации, и период реабилитации значительно короче.
Среди инновационных методов применяется также лазерная хирургия – для удаления опухолей, в том числе и рака, а также радиохирургия, криодеструкция (замораживание). Все эти технологии выполняются малоинвазивно - посредством чрескожной пункции, бронхоскопии или торакоскопии.
Совет: если предстоит операция на легких, необходимо заранее отказаться от курения и выполнять дыхательную гимнастику, чтобы легкие смогли очиститься. У курильщиков гораздо чаще возникают послеоперационные осложнения.

Удаление легкого или его части неизбежно приводит к нарушению дыхательной функции и кислородного обмена всего организма. Основной задачей восстановительного периода является - «раздышать» оставшийся объем легких, с учетом их компенсаторных возможностей и обеспечить нормальный газообмен.
В раннем послеоперационном периоде в стационаре применяются специальные методы – аппаратные, медикаментозные, ЛФК, ингаляции – по индивидуальным схемам для каждого больного. После выписки эти задачи возлагаются на самого пациента. Основными мероприятиями являются:
Операции на легких сегодня выполняются по новым щадящим технологиям, а в сочетании с профессиональной послеоперационной реабилитацией они дают хорошие результаты восстановления функции дыхания.
Внимание! Информация на сайте представлена специалистами, но носит ознакомительный характер и не может быть использована для самостоятельного лечения. Обязательно проконсультируйтесь врачом!
Операция
Обычно хирургическое вмешательство применяют для удаления немелкоклеточного рака легких, небольшого по размеру и не распространившегося на другие органы. Перед операцией Вам следует пройти необходимые анализы, чтобы удостовериться, что Вы в состоянии ее перенести.
Существует два основных вида операции на рак легких - лобэктомия (удаление доли легкого) и пульмонэктомия (удаление целого легкого). Выбор будет зависеть от размера и месторасположения опухоли.
Если у пациента обнаружены другие болезни легких, удаляют только малую часть легкого. Такая операция называется клиновидная резекция.
Существует предубеждение, что, если удалить легкое, будет трудно дышать - это не совсем так. С одним легким можно дышать практически так же хорошо, как и с двумя, но, если у больного были проблемы с дыханием до операции, они могут усугубиться. Для этого перед операцией необходимо сделать анализ общей работоспособности легких. Это позволить Вам и Вашему врачу определить, стоит ли Вам делать операцию.
Также перед операцией обязательно проконсультируйтесь с врачом обо всех преимуществах и недостатках этого решения.
Иногда хирургическое вмешательство сопровождается курсом химио- или лучевой терапии.
После операции
Период восстановления после операции может занять достаточно много времени, хотя одни люди приходят в норму быстрее других. Для того чтобы ускорить этот период, рекомендуется делать некоторые упражнения. Для начала, начните двигаться, как только почувствуете возможность, - это ключевой пункт реабилитации. Даже если Вы лежите в постели, необходимо регулярно разминать ноги, чтобы стимулировать кровообращение и избегать появления кровяных сгустков. Физиотерапевт покажет, как правильно делать дыхательные упражнения для предотвращения грудных инфекций и других возможных осложнений.
Основным методом лечения рака легкого (за исключением мелкоклеточного) является резекция легких или пневмонэктомия, однако показатель операбельности составляет от 16 до 20 %, т. е. лишь каждый пятый из впервые выявленных больных подвергается хирургическому вмешательству, а 4 из 5 — консервативным методам лечения.
Хирургическое удаление опухоли, как правило, проводится при первых стадиях НМРЛ (I и реже II стадия рака). Оно выбирается для опухолей, которые не распространились за пределы легких. 10-35% рака легких может быть излечено хирургически. Но удаление опухоли приводит к полному исцелению не всегда, поскольку опухоль уже может распространиться. При этом со временем возможен ее рецидив. Пятилетняя выживаемость после операции составляет 25-40% среди пациентов с изолированной, медленно растущей опухолью легких. Важно отметить, что тяжелая сердечная или легочная патология уменьшают шансы на выживание после операции. Поэтому, даже если анатомическое расположение опухоли позволяет ее удалить, проведение хирургической операции возможно не всегда.
При МРЛ хирургические операции проводятся реже, чем при НМРЛ, поскольку мелкоклеточные опухоли редко бывают, расположены в одной области. При мелкоклеточном раке резекция легких малоперспективна и может выполняться лишь в начальных стадиях процесса (I—II стадия) как компонент комплексного лечения. Обязательным компонентом лечебных мероприятий при мелкоклеточном раке легкого является химиотерапия, чаще всего в сочетании с лучевой терапией, либо в случае возможности операции - в качестве послеоперационной адъювантной химиотерапии.
От размера и локализации опухоли зависит выбор хирургической процедуры. При операции вскрывается грудная клетка и выполняется клиновидная резекция легкого (удаление части одной доли легкого), лобэктомия (удаление целой доли) или пульмонэктомия (удаление целого легкого). В некоторых случаях проводится также лимфаденэктомия (удаление лимфатических узлов). При операцим на легких требуется применение общего наркоза, госпитализация и динамическое наблюдение в течение нескольких недель или месяцев.
После проведения хирургического лечения у пациентов может отмечаться затруднение дыхания, одышка, боли в месте операции и слабость. Риски при проведении операции включают такие осложнения, как кровотечение, инфекцию и осложнения от общего наркоза.
Не оперируются больные вследствие запущенности процесса (30—40 %), низких функциональных резервов и(или) преклонного возраста (30—40 %) и из-за отказа самого больного от операции.
В случаях низко дифференцированного или далеко зашедшего (III стадия) рака радикальная операция дополняется лучевой и химиотерапией.
Показанием для проведения послеоперационной лучевой терапии является обнаружение метастаза, по крайней мере, в одном лимфатическом узле — бронхопульмональном, корня легкого или средостения.
Абсолютные онкологические противопоказания к операции на легком при раке:
Отдаленные метастазы в лимфатические узлы (шейные, подмышечные и др.) или во внутренние органы и ткани (плевра, печень, почки, надпочечники и др.), обширное прорастание опухоли или метастазов в аорту, верхнюю полую вену, диафрагму, поражение противоположного главного бронха, специфический плеврит и др.
Серозная жидкость в плевральной полости, распространение опухоли на перикард, блуждающий и диафрагмальный нервы, иногда на пищевод, грудную клетку, поражение главного бронха, трахеи не являются абсолютными противопоказаниями к оперативному вмешательству, поскольку комбинированная операция, иногда в сочетании с лучевой терапией или медикаментозной противоопухолевой терапией, в ряде случаев дает удовлетворительный результат.